Язвенная болезнь желудка. Этиология, патогенез и факторы, влияющие на заживление
Язвенная болезнь (ЯБ) - хроническое заболевание с рецидивирующим течением и развитием осложнений, протекающее с чередованием периодов обострения и ремиссии, основным признаком которого служит образование язвы в стенке слизистой оболочки желудка. Язвой желудка страдает около 10% трудоспособного населения, что делает это заболевание социально значимым. 10-15% взрослого населения развитых стран в течение жизни испытывают характерные симптомы язвенной болезни, мужчины страдают от этого заболевания в 3-4 раза чаще, чем женщины. Часто язвенная болезнь приводит к развитию серьезных осложнений: внутреннее кровотечение, перфорация язвы, проникновение язвы в прилежащие органы, злокачественные язвы с развитием рака желудка и др.
Этиология
Язвенная болезнь двенадцатиперстной кишки диагностируется в 3-4 раза чаще, чем язвенная болезнь желудка. Среди причин развития язвенной болезни выделяют:
* наследственную предрасположенность;
* нейропсихические факторы;
* алиментарные факторы;
* вредные привычки;
* неконтролируемый прием нестероидных противовоспалительных препаратов;
* инфекцию (Helicobacter pylori).
Патогенез
Язва образуется в результате нарушения равновесия между агрессивными и защитными факторами слизистой оболочки желудка и двенадцатиперстной кишки.
К агрессивным факторам относятся: соляная кислота, пепсин, желчные кислоты (при дуоденогастральном рефлюксе); к защитным - выработка слизи, простагландинов, обновление эпителия, адекватное кровоснабжение и иннервация. В настоящее время большое значение в патогенезе язвенной болезни, особенно дуоденальной язвы, придается инфекционному агенту - Helicobacter pylori (Н. pylori). В 1983 г. австралийские исследователи В. Marshall и J. Warren описали новую бактерию, выделенную из слизистой оболочки пилорического отдела желудка больных, страдавших хроническим гастритом. Впоследствии Н. pylori была обнаружена и у больных язвенной болезнью желудка и двенадцатиперстной кишки.
Н. pylori хорошо защищена от неблагоприятной среды обитания в желудке и способна выделять патогенные для желудка вещества. Бактерии могут прикрепляться к мембранам эпителиальных клеток желудка, что приводит к воспалительной реакции слизистой оболочки. В очаг воспаления из кровеносных сосудов мигрируют лейкоциты, которые вырабатывают активные формы кислорода, повреждающие желудочный эпителий. Воспаленная слизистая оболочка становится более чувствительной к воздействию агрессивных факторов желудка.
Сама Н. pylori имеет ферменты адаптации, позволяющие ей выжить в кислой среде желудка и подавить клеточный иммунный ответ организма. Также Н. pylori вырабатывает токсины, которые оказывают патогенное воздействие на слизистую оболочку.
Роль Н. pylori в развитии ЯБ двоякая: с одной стороны, в процессе своей жизнедеятельности она приводит к постоянной гиперпродукции НСl; с другой - выделяет цитотоксины, повреждающие слизистую оболочку. Все это приводит к развитию антрального гастрита (гастрита типа В), желудочной метаплазии дуоденального эпителия, дуодениту, а при наличии наследственной предрасположенности может перейти в язвенную болезнь.
Общий патогенез
Выделяют пять этапов развития язвенной болезни:
1. Психоэмоциональный стресс (развитие в гипоталамических центрах патологического возбуждения).
2. Изменения нейрогуморальной регуляции.
3. Местные механизмы ульцерогенеза (активация секреции и моторики желудка, ослабление защитных факторов).
4. Повреждение слизистой оболочки желудка или двенадцатиперстной кишки.
5. Развитие язвенной болезни.
Мнение специалиста
Анна РУСАНОВА, аспирант кафедры физиологии человека и животных биологического факультета Московского государственного университета им. М.В. Ломоносова
Долгое время язвенная болезнь желудка и двенадцатиперстной кишки рассматривалась как простой дисбаланс между разрушением и восстановлением тканей слизистой оболочки желудка и двенадцатиперстной кишки. При этом роль повышенной секреции соляной кислоты, а также неблагоприятного воздействия хронического стресса в этой патологии сильно преувеличивалась. Только более глубокое и детальное изучение патогенеза этого заболевания помогло разработать эффективные методы его лечения. В частности, в настоящее время основную роль в патогенезе язвенной болезни отводят инфекции H. рylori, а одним из компонентов современного лечения стали антибактериальные препараты.
Схема лечения язвенной болезни желудка и двенадцатиперстной кишки:
1. Нормализация процесса пищеварения и защита желудочно-кишечного тракта от неблагоприятного воздействия продуктов питания.
2. Подавление хеликобактериоза.
3. Снижение секреции соляной кислоты желудком.
4. Защита слизистой желудка и двенадцатиперстной кишки от агрессивного воздействия соляной кислоты и пищеварительных ферментов.
5. Предотвращение развития осложнений язвенной болезни.
6. Ускорение заживления язвы.
7. Лечение сопутствующих заболеваний, стимулирующих развитие язвенной болезни.
8. Лечение осложнений язвенной болезни.
В целом схема лечения язвенной болезни желудка и двенадцатиперстной кишки направлена на достижение следующих целей:
1. Нормализация процесса пищеварения и защита желудочно-кишечного тракта от неблагоприятного воздействия продуктов питания.
2. Подавление хеликобактериоза.
3. Снижение секреции соляной кислоты желудком.
4. Защита слизистой желудка и двенадцатиперстной кишки от агрессивного воздействия соляной кислоты и пищеварительных ферментов.
5. Предотвращение развития осложнений язвенной болезни.
6. Ускорение заживления язвы.
7. Лечение сопутствующих заболеваний, стимулирующих развитие язвенной болезни.
8. Лечение осложнений язвенной болезни.
Лечение язвенной болезни желудка и двенадцатиперстной кишки в период обострения может быть консервативным (терапевтическим) и хирургическим. В связи с появлением новых лекарственных препаратов, разработкой и внедрением принципов эрадикации H.pylori существенно изменились показания к хирургическому лечению. Оперативные вмешательства в настоящее время проводятся только при осложнениях язвы. При возникновении осложнений (прободение язвы, развитие стенозов, развитие рака желудка, внутреннее кровотечение) применяют хирургическое лечение, целью которого является устранение возникших осложнений и самой язвы. Удаление язвы сочетается с гастропластикой (восстановление формы желудка). Консервативный подход включает: режим, диету, отказ от вредных привычек, физиотерапию.
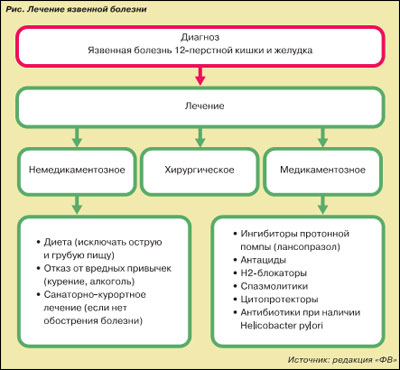
Лекарственная терапия проводится, в зависимости от течения заболевания, следующими группами препаратов:
* антибиотики (если язва вызвана пилорическим хеликобактером);
* антацидные (противокислотные) средства, снижающие кислотность желудочного сока и быстро снимающие боль;
* блокаторы Н2-гистаминовых рецепторов, снижающие секрецию соляной кислоты;
* спазмолитики;
* ферменты;
* ингибиторы протонной помпы - уменьшают выработку кислоты, блокируя работу этих микроскопических насосов. Ингибиторы протонного насоса также приостанавливают рост и развитие бактерий Helicobacter pylori;
* цитопротекторы, предназначенные для защиты тканей внутренней оболочки желудка и тонкой кишки;
* абсорбирующие вещества (например, соли висмута, связывающие избыток НСL).
Лечение ЯБ осуществляется в два этапа: первый этап направлен на подавление гиперсекреции соляной кислоты и восстановление слизистой оболочки; второй - на подавление патогенного развития бактерий Helicobacter pylori. Длительность каждого этапа составляет 10-14 дней.
Ингибиторы протонной помпы (ИПП) по сравнению с Н2-блокаторами и антацидами являются на сегодняшний день самыми эффективными антисекреторными препаратами для лечения язвенной болезни. ИПП разнонаправленно действуют на желудок (одновременно снимают боль и подавляют выработку кислоты, а также развитие Helicobacter pylori).
Все препараты данной группы имеют одинаковый механизм действия, однако они различаются по скорости начала действия и степени подавления кислотности вследствие различий в биодоступности. Например, омепразол имеет 40%-ную биодоступность после первого приема, рабепразол - 52%-ную, эзомепразол - 77%-ную.
В отличие от них биодоступность лансопразола составляет 80-90% после приема первой дозы, что дает преимущество в быстроте наступления клинического эффекта. Лансопразол имеет одно из самых высоких значений площади под фармакокинетической кривой «концентрация - время», с которой связывают кислотоингибирующую способность ИПП. Она составляет в первые сутки 2139+/- 1697, на пятые сутки - 2118+/- 1400. Все преимущества лансопразола очень важны при лечении язвенной болезни, т.к. он ускоряет заживление язвы и эффективно подавляет кислотность желудка, т.е. уменьшает длительность лечения в два раза.
Статья опубликована в газете "Фармацевтический вестник"
Этиология
Язвенная болезнь двенадцатиперстной кишки диагностируется в 3-4 раза чаще, чем язвенная болезнь желудка. Среди причин развития язвенной болезни выделяют:
* наследственную предрасположенность;
* нейропсихические факторы;
* алиментарные факторы;
* вредные привычки;
* неконтролируемый прием нестероидных противовоспалительных препаратов;
* инфекцию (Helicobacter pylori).
Патогенез
Язва образуется в результате нарушения равновесия между агрессивными и защитными факторами слизистой оболочки желудка и двенадцатиперстной кишки.
К агрессивным факторам относятся: соляная кислота, пепсин, желчные кислоты (при дуоденогастральном рефлюксе); к защитным - выработка слизи, простагландинов, обновление эпителия, адекватное кровоснабжение и иннервация. В настоящее время большое значение в патогенезе язвенной болезни, особенно дуоденальной язвы, придается инфекционному агенту - Helicobacter pylori (Н. pylori). В 1983 г. австралийские исследователи В. Marshall и J. Warren описали новую бактерию, выделенную из слизистой оболочки пилорического отдела желудка больных, страдавших хроническим гастритом. Впоследствии Н. pylori была обнаружена и у больных язвенной болезнью желудка и двенадцатиперстной кишки.
Н. pylori хорошо защищена от неблагоприятной среды обитания в желудке и способна выделять патогенные для желудка вещества. Бактерии могут прикрепляться к мембранам эпителиальных клеток желудка, что приводит к воспалительной реакции слизистой оболочки. В очаг воспаления из кровеносных сосудов мигрируют лейкоциты, которые вырабатывают активные формы кислорода, повреждающие желудочный эпителий. Воспаленная слизистая оболочка становится более чувствительной к воздействию агрессивных факторов желудка.
Сама Н. pylori имеет ферменты адаптации, позволяющие ей выжить в кислой среде желудка и подавить клеточный иммунный ответ организма. Также Н. pylori вырабатывает токсины, которые оказывают патогенное воздействие на слизистую оболочку.
Роль Н. pylori в развитии ЯБ двоякая: с одной стороны, в процессе своей жизнедеятельности она приводит к постоянной гиперпродукции НСl; с другой - выделяет цитотоксины, повреждающие слизистую оболочку. Все это приводит к развитию антрального гастрита (гастрита типа В), желудочной метаплазии дуоденального эпителия, дуодениту, а при наличии наследственной предрасположенности может перейти в язвенную болезнь.
Общий патогенез
Выделяют пять этапов развития язвенной болезни:
1. Психоэмоциональный стресс (развитие в гипоталамических центрах патологического возбуждения).
2. Изменения нейрогуморальной регуляции.
3. Местные механизмы ульцерогенеза (активация секреции и моторики желудка, ослабление защитных факторов).
4. Повреждение слизистой оболочки желудка или двенадцатиперстной кишки.
5. Развитие язвенной болезни.
Мнение специалиста
Анна РУСАНОВА, аспирант кафедры физиологии человека и животных биологического факультета Московского государственного университета им. М.В. Ломоносова
Долгое время язвенная болезнь желудка и двенадцатиперстной кишки рассматривалась как простой дисбаланс между разрушением и восстановлением тканей слизистой оболочки желудка и двенадцатиперстной кишки. При этом роль повышенной секреции соляной кислоты, а также неблагоприятного воздействия хронического стресса в этой патологии сильно преувеличивалась. Только более глубокое и детальное изучение патогенеза этого заболевания помогло разработать эффективные методы его лечения. В частности, в настоящее время основную роль в патогенезе язвенной болезни отводят инфекции H. рylori, а одним из компонентов современного лечения стали антибактериальные препараты.
Схема лечения язвенной болезни желудка и двенадцатиперстной кишки:
1. Нормализация процесса пищеварения и защита желудочно-кишечного тракта от неблагоприятного воздействия продуктов питания.
2. Подавление хеликобактериоза.
3. Снижение секреции соляной кислоты желудком.
4. Защита слизистой желудка и двенадцатиперстной кишки от агрессивного воздействия соляной кислоты и пищеварительных ферментов.
5. Предотвращение развития осложнений язвенной болезни.
6. Ускорение заживления язвы.
7. Лечение сопутствующих заболеваний, стимулирующих развитие язвенной болезни.
8. Лечение осложнений язвенной болезни.
В целом схема лечения язвенной болезни желудка и двенадцатиперстной кишки направлена на достижение следующих целей:
1. Нормализация процесса пищеварения и защита желудочно-кишечного тракта от неблагоприятного воздействия продуктов питания.
2. Подавление хеликобактериоза.
3. Снижение секреции соляной кислоты желудком.
4. Защита слизистой желудка и двенадцатиперстной кишки от агрессивного воздействия соляной кислоты и пищеварительных ферментов.
5. Предотвращение развития осложнений язвенной болезни.
6. Ускорение заживления язвы.
7. Лечение сопутствующих заболеваний, стимулирующих развитие язвенной болезни.
8. Лечение осложнений язвенной болезни.
Лечение язвенной болезни желудка и двенадцатиперстной кишки в период обострения может быть консервативным (терапевтическим) и хирургическим. В связи с появлением новых лекарственных препаратов, разработкой и внедрением принципов эрадикации H.pylori существенно изменились показания к хирургическому лечению. Оперативные вмешательства в настоящее время проводятся только при осложнениях язвы. При возникновении осложнений (прободение язвы, развитие стенозов, развитие рака желудка, внутреннее кровотечение) применяют хирургическое лечение, целью которого является устранение возникших осложнений и самой язвы. Удаление язвы сочетается с гастропластикой (восстановление формы желудка). Консервативный подход включает: режим, диету, отказ от вредных привычек, физиотерапию.

Лекарственная терапия проводится, в зависимости от течения заболевания, следующими группами препаратов:
* антибиотики (если язва вызвана пилорическим хеликобактером);
* антацидные (противокислотные) средства, снижающие кислотность желудочного сока и быстро снимающие боль;
* блокаторы Н2-гистаминовых рецепторов, снижающие секрецию соляной кислоты;
* спазмолитики;
* ферменты;
* ингибиторы протонной помпы - уменьшают выработку кислоты, блокируя работу этих микроскопических насосов. Ингибиторы протонного насоса также приостанавливают рост и развитие бактерий Helicobacter pylori;
* цитопротекторы, предназначенные для защиты тканей внутренней оболочки желудка и тонкой кишки;
* абсорбирующие вещества (например, соли висмута, связывающие избыток НСL).
Лечение ЯБ осуществляется в два этапа: первый этап направлен на подавление гиперсекреции соляной кислоты и восстановление слизистой оболочки; второй - на подавление патогенного развития бактерий Helicobacter pylori. Длительность каждого этапа составляет 10-14 дней.
Ингибиторы протонной помпы (ИПП) по сравнению с Н2-блокаторами и антацидами являются на сегодняшний день самыми эффективными антисекреторными препаратами для лечения язвенной болезни. ИПП разнонаправленно действуют на желудок (одновременно снимают боль и подавляют выработку кислоты, а также развитие Helicobacter pylori).
Все препараты данной группы имеют одинаковый механизм действия, однако они различаются по скорости начала действия и степени подавления кислотности вследствие различий в биодоступности. Например, омепразол имеет 40%-ную биодоступность после первого приема, рабепразол - 52%-ную, эзомепразол - 77%-ную.
В отличие от них биодоступность лансопразола составляет 80-90% после приема первой дозы, что дает преимущество в быстроте наступления клинического эффекта. Лансопразол имеет одно из самых высоких значений площади под фармакокинетической кривой «концентрация - время», с которой связывают кислотоингибирующую способность ИПП. Она составляет в первые сутки 2139+/- 1697, на пятые сутки - 2118+/- 1400. Все преимущества лансопразола очень важны при лечении язвенной болезни, т.к. он ускоряет заживление язвы и эффективно подавляет кислотность желудка, т.е. уменьшает длительность лечения в два раза.
Статья опубликована в газете "Фармацевтический вестник"
Иллюстрация к статье:
Самые свежие новости медицины в нашей группе на Одноклассниках
Добавил ignat в категорию Гастроэнтерология

Добавить комментарий