Анатомо–топографические особенности строения межпозвонковых дисков и общие методы коррекции при их патологии
Топографическая анатомия позвоночника – общие данные.
Область позвоночного столба простирается от затылочной кости до копчика и разделяется на 4 отдела: шейный, грудной, поясничный, крестцовый и копчиковый. Позвоночный столб – сложное костное образование, состоящее из 33-34 позвонков, межпозвонковых дисков и связочного аппарата. 7 позвонков принадлежит шейному отделу, 12 – грудному, 5 – поясничному, 5 – крестцовому и 4-5 – копчиковому. По передней и задней поверхностям тел позвонков и дисков проходят передняя и задняя продольные связки (ligg. longitudinales anterius et posterius). Передняя тянется от нижней поверхности затылочной кости до крестца, прикрепляясь к телам позвонков. Задняя также начинается от затылочной кости, но прикрепляется не к телам позвонков, а прочно срастается с дисками, образуя в этих местах расширения. Остистые отростки образуют костный гребень (crista mediana), хорошо заметный у худощавых людей. Между остистыми отростками позвонков и углами ребер с обеих сторон расположены два боковых желоба (sulci laterales), в которых проходят мышцы, выпрямляющие туловище (m. erector spinae). В позвоночнике имеются изгибы во всех отделах. В шейном и поясничном отделах кривизна изгибов направлена кпереди (лордозы), в грудном и крестцово-копчиковом – кзади (кифозы). См. рис.1.
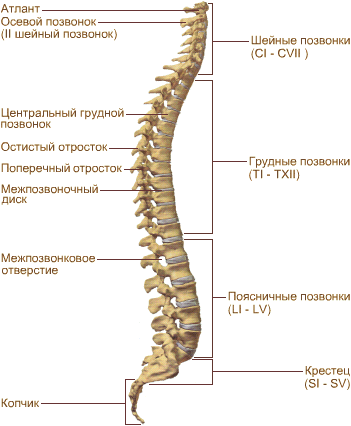
Рис.1. Строение позвоночника
Строение межпозвонкового диска.
Межпозвонковый диск располагается между двумя смежными поверхностями тел позвонков и представляет довольно сложное анатомическое образование. Сложность строения обусловлена своеобразным комплексом выполняемых функций. Межпозвонковому диску присущи 3 основные функции: функция соединения и удержания друг около друга смежных тел позвонков, функция полусустава, обеспечивающая подвижность тела одного позвонка относительно другого, и наконец функция амортизатора, предохраняющего тела позвонков от постоянной травматизации. Эластичность и упругость позвоночника, его подвижность и способность выдерживать значительные нагрузки в основном определяются состоянием межпозвонкового диска. Все указанные функции может выполнять только полноценный, не подвергшийся изменениям межпозвонковый диск.
Краниальная и каудальная поверхности двух смежных тел позвонков покрыты кортикальной костью только в периферических отделах, где кортикальная кость образует костный кант-лимбус. Остальная поверхность тел позвонков покрыта слоем плотной спонгиозной кости, получившей название замыкательной пластинки тела позвонка. Костный кант-лимбус приподнимается над замыкательной пластинкой, как бы обрамляя ее.
Межпозвонковый диск состоит из двух гиалиновых пластинок, фиброзного кольца и пульпозного ядра. Каждая из гиалиновых пластинок плотно прилежит к замыкательной пластинке тела позвонка, равная ей по величине и как бы вставлена в нее наподобие повернутого в обратном направлении часового стекла, ободком которого является лимбус.
Пульпозное ядро представляет собой желатиноподобную массу, состоящую из небольшого числа хрящевых и соединительнотканных клеток и волокнообразно переплетающихся набухших соединительнотканных волокон. Периферические слои этих волокон образуют своеобразную капсулу, ограничивающую желатинозное ядро. Это ядро оказывается заключенным в полость, содержащую небольшое количество жидкости, напоминающей синовиальную.
Фиброзное кольцо состоит из плотных соединительнотканных пучков, расположенных вокруг желатинозного ядра и переплетающихся в различных направлениях. Фиброзное кольцо содержит небольшое количество межуточного вещества и единичные хрящевые и соединительнотканные клетки. Периферические пучки фиброзного кольца тесно примыкают друг к другу и внедряются в костный кант-лимбус тела позвонка. Волокна фиброзного кольца, расположенные ближе к центру, располагаются более рыхло и постепенно переходят в капсулу желатинозного ядра. Вентральный (передний) отдел фиброзного кольца более прочен, чем дорсальный (задний).
Следует помнить, что все элементы межпозвонкового диска – гиалиновые пластинки, пульпозное ядро и фиброзное кольцо – структурно тесно связаны между собой.
Как уже было отмечено, межпозвонковый диск участвует в движениях, осуществляемых позвоночником. Суммарная амплитуда движений во всех сегментах позвоночника довольно значительна. Вследствие этого межпозвонковый диск сравнивают с полусуставом (Lushka, Schmorl, Junghanns). Пульпозное ядро в этом полусуставе соответствует суставной полости, гиалиновые пластинки – суставным концам, а фиброзное кольцо – суставной сумке.
Каждый межпозвонковый диск несколько шире соответствующего тела позвонка и в виде валика выстоит вперед и в стороны.
Пульпозное ядро благодаря своему тургору оказывает постоянное давление на гиалиновые пластинки смежных позвонков, стремясь отдалить их друг от друга. В то же время мощный связочный аппарат и фиброзное кольцо стремятся сблизить смежные позвонки, противодействуя пульпозному ядру межпозвонкового диска. Вследствие этого величина каждого отдельного диска и всего позвоночника в целом непостоянна, а зависит от динамического ядра и связочного аппарата двух смежных позвонков. Так, после сна желатинозное ядро приобретает максимальный тургор и высота позвоночного столба нарастает за счет раздвижения тел позвонков. К концу дня, особенно после становой нагрузки, тургор пульпозного ядра уменьшается, и позвонки сближаются. По данным А.П.Николаева суточные колебания величины позвоночного столба достигают 2 см.
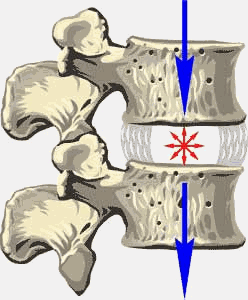
Рис.2. Воздействие на позвоночник становой нагрузки и распределение ее на диск.
Этиология и патогенез дискогенного остеохондроза.
Остеохондроз – наиболее тяжелая форма дегенеративно-дистрофического поражения позвоночника, в основе которого лежит дегенерация позвоночного диска с последующим вовлечением тел позвонков, межпозвоночных суставов, связочного аппарата. Клинически проявления остеохондроза в зависимости от локализации сводятся к статическим, неврологическим, вегетативным и висцеральным расстройствам. Проблема дискогенного остеохондроза изучается на протяжении более ста лет. Долгое время неврологи и нейрохирурги считали единственным субстратом заболевания корешки и спинной мозг. В настоящее время существует ряд теорий, объясняющих причину возникновения остеохондроза.
Инфекционная теория. В последнее время весьма доказательна роль инфекции в развитии межпозвонкового остеохондроза. Особое место занимают хронические инфекции (грипп, туберкулез, сифилис). Однако, применение антибиотиков в практике нецелесообразно, т.к. морфологическим субстратом патологии являются полирадикулярные изменения, т.е. проявление воспаления в виде отека и болевого симптома (люмбаго).
Ревматоидная теория. При ревматизме происходит изменение химизма основного вещества диска и поражение его клеточных элементов, в патологический процесс при данной этиологии вовлекаются сразу несколько сегментов позвоночника.
Аутоиммунная теория. Доказана роль аутоиммунизации рядом серологических тестов, т.е. выявлялось увеличение количества антител к ткани межпозвоночного диска.
Травматическая теория. Доказывается следующими моментами:
- излюбленная локализация остеохондроза (нижнешейный и нижнепоясничный отделы позвоночника) соответствуют сегментам, несущим максимальную нагрузку;
- нередки случаи ДО после однократной травмы;
- ДО получил наибольшее распространение среди лиц, занимающихся тяжелым физическим трудом;
- воспроизведение ДО возможно в эксперименте при помощи механических факторов.
Роль травматических факторов в этиологии ДО составляет 85% случаев (Stary, 1964).
Аномалии развития позвоночника.
Инволютивная теория. Существует предположение, что причиной заболеваний межпозвонкового диска являются его преждевременное старение и изношенность. Причины старения – утрата регенерации, недостаточное диффузное питание, избыточные нагрузки, обезвоживание диска или же его первичная функциональная неполноценность (болезнь Шейерманна-Мау, или юношеский кифоз).
Мышечная теория. Господствовала в 20-30-е гг. прошлого столетия, согласно данной теории ДО вызывается контрактурой паравертебральных мышц, однако позже выяснилось, что это является не причиной, а следствием заболевания.
Эндокринная теория. В настоящее время никем не доказана.
Если причину возникновения ДО порой установить нельзя, то патогенез его изучен достаточно хорошо.
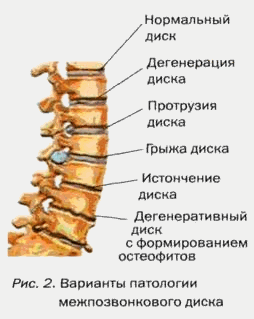
Вначале происходит дегенерация пульпозного ядра, которое обезвоживается и разволокняется, тургор уменьшается и наконец исчезает. На диске появляются трещины, в которые проникают образующиеся секвестры и растягивают наружные слои кольца. Кольцо выпячивается в позвоночный канал. Далее дегенерация распространяется на тела смежных позвонков. Проникновение части диска в губчатое вещество тела позвонка носит название грыжи Шморля. Возникает подобие артроза по типу первично-хрящевой формы, которое может перетекать в некроз. Костная ткань позвонка в силу регенерации разрастается, замыкательная пластинка склерозируется, образуются т.н. краевые остеофиты. Если фактор нагрузки продолжает действовать, то процесс вскоре становится необратимым, соединительная ткань замещает кольцо и ядро, далее разрушаются все элементы диска.
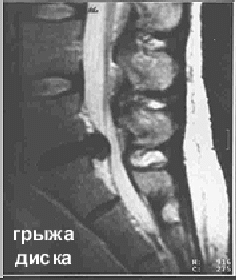
Клиника.
Клиническая картина поражений межпозвонковых дисков неоднотипна и зависит от локализации воздействия патологии на спинной мозг и корешки.
Стадии воздействия грыжи на корешок:
# Раздражение (проявляется болями).
# Компрессия (приводит к чувствительным нарушениям).
# Перерыв, или корешковый паралич (боль и чувствительность отсутствуют).
По субъективным данным первое место занимает ишалгия – боли разной степени интенсивности, характерны для первой и второй стадии. Второе место занимают расстройства чувствительности в связи со сдавлением чувствительного корешка. Третье место занимают вегетативные расстройства – сдавление симпатических волокон, особенно в грудном отделе, где их собственно больше всего (проявляются дискинезией, псевдоангинальными приступами, висцеральными болями, сосудистыми изменениями). Чаще всего соматические и вегетативные симптомы переплетаются.
Особое значение имеют т.н. бессимптомные грыжи, т.е. те, которые никогда не проявляются клинически (15% случаев – Andrea, 1929).
Максимальное число ДО наблюдается в возрасте 30-50 лет. После 50 лет клинические симптомы резко уменьшаются в связи с фибротизацией диска. Т.о. если симптомы ДО не начали проявляться до 50 лет, то они вряд ли возникнут в пожилом возрасте.
Общие принципы хирургического лечения остеохондроза позвоночных дисков.
ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ. Лечение пояснично-крестцовых радикулитов и грыж путем ламинэктомии давало неплохие результаты. Удаляется хрящевой узел экстра- и интрадурально.
Применяется фасетэктомия – вскрытие межпозвонкового отверстия путем удаления суставных отростков с целью выявления латеральных грыж. Методика основана на ликвидации компрессии (в норме соотношение межпозвонкового отверстия и диаметра корешка 1,5-1,8 : 1 – Бирючков, 2005). Увеличивая расстояние, добиваются купирования неврологических расстройств.
Задняя декомпрессия – операция разгрузки корешка – иссекается гипертрофированная желтая связка, применялась редко.
Радикулотомия (ризотомия) – пересечение заднего чувствительного корешка нерва, применяется при спаянии нерва с грыжей, грубых необратимых изменениях самого корешка.
Операция выскабливания диска (Dandy, 1942) – после удаления грыжи через отверстие в фиброзном кольце острой ложечкой или щипцами выскабливают пульпозное вещество и гиалиновые пластинки с целью профилактики рецидива. Выскабливание применяется когда сама грыжа не обнаружена, но имеет место ее клиника.
СТАБИЛИЗИРУЮЩИЕ ОПЕРАЦИИ.
Задний спондилодез – укладывание аутотрансплантата из большеберцовой или подвздошной кости в виде распорки между остистыми отростками с целью фиксации. Аутотрансплантат вставляется в зарубки между двумя соседними остистыми отростками.
Межтеловый спондилодез – фиксация тел позвонков. После удаления грыжи и выскабливания диска в отверстие в фиброзном кольце вводится аутотрансплантат из гребня подвздошной кости.
Х.М.Шульман производил протезирование быстротвердеющим полиуретаном и добился обнадеживающих результатов. Современная наука шагнула дальше: производится протезирование настоящими хондроцитами человека, что получило весьма широкое применение в России.
Передний спондилодез – методика доступа для радикального удаления патологического очага (сзади, через позвоночный канал выполнить тотальную дискэктомию в принципе невозможно).
Заключение.
ДО проявляется у каждого второго жителя России в разных возрастах. Операции по удалению межпозвонковых грыж составляют 50% нейрохирургических операций. В оперативном лечении нуждается до 45% больных ДО. Главнейшими проблемами лечения являются частые рецидивы патологии и довольно значительное снижение качества жизни больного. Современное развитие нейрохирургии позвоночника направлено на уменьшение травматизации, совершенствовании операционного инструментария, методик проведения, развитие нейроэндоскопии, внедрение КТ и МРТ.
Список использованной литературы.
1. Жулев Н.М. – Остеохондроз позвоночника, 1999.
2. Юмашев Г.С., Фурман М.Е. – Остеохондрозы позвоночника, 1984.
3. Островерхов Г.Е. – Оперативная хирургия и топографическая анатомия, учебник.
4. Поленов А.Л. – Основы практической нейрохирургии, 1954.
5. А.А.Михневич – Неврологическое проявление грыж межпозвонковых дисков, клиника, диагностика, лечение, 1997.
Костиков Н.О., Липатов В.А., Гамазинов И.Н.
Курский государственный медицинский университет
Кафедра оперативной хирургии и топографической анатомии
Кафедра неврологии и нейрохирургии
www.drli.h1.ru
drli@yandex.ru
Область позвоночного столба простирается от затылочной кости до копчика и разделяется на 4 отдела: шейный, грудной, поясничный, крестцовый и копчиковый. Позвоночный столб – сложное костное образование, состоящее из 33-34 позвонков, межпозвонковых дисков и связочного аппарата. 7 позвонков принадлежит шейному отделу, 12 – грудному, 5 – поясничному, 5 – крестцовому и 4-5 – копчиковому. По передней и задней поверхностям тел позвонков и дисков проходят передняя и задняя продольные связки (ligg. longitudinales anterius et posterius). Передняя тянется от нижней поверхности затылочной кости до крестца, прикрепляясь к телам позвонков. Задняя также начинается от затылочной кости, но прикрепляется не к телам позвонков, а прочно срастается с дисками, образуя в этих местах расширения. Остистые отростки образуют костный гребень (crista mediana), хорошо заметный у худощавых людей. Между остистыми отростками позвонков и углами ребер с обеих сторон расположены два боковых желоба (sulci laterales), в которых проходят мышцы, выпрямляющие туловище (m. erector spinae). В позвоночнике имеются изгибы во всех отделах. В шейном и поясничном отделах кривизна изгибов направлена кпереди (лордозы), в грудном и крестцово-копчиковом – кзади (кифозы). См. рис.1.

Рис.1. Строение позвоночника
Строение межпозвонкового диска.
Межпозвонковый диск располагается между двумя смежными поверхностями тел позвонков и представляет довольно сложное анатомическое образование. Сложность строения обусловлена своеобразным комплексом выполняемых функций. Межпозвонковому диску присущи 3 основные функции: функция соединения и удержания друг около друга смежных тел позвонков, функция полусустава, обеспечивающая подвижность тела одного позвонка относительно другого, и наконец функция амортизатора, предохраняющего тела позвонков от постоянной травматизации. Эластичность и упругость позвоночника, его подвижность и способность выдерживать значительные нагрузки в основном определяются состоянием межпозвонкового диска. Все указанные функции может выполнять только полноценный, не подвергшийся изменениям межпозвонковый диск.
Краниальная и каудальная поверхности двух смежных тел позвонков покрыты кортикальной костью только в периферических отделах, где кортикальная кость образует костный кант-лимбус. Остальная поверхность тел позвонков покрыта слоем плотной спонгиозной кости, получившей название замыкательной пластинки тела позвонка. Костный кант-лимбус приподнимается над замыкательной пластинкой, как бы обрамляя ее.
Межпозвонковый диск состоит из двух гиалиновых пластинок, фиброзного кольца и пульпозного ядра. Каждая из гиалиновых пластинок плотно прилежит к замыкательной пластинке тела позвонка, равная ей по величине и как бы вставлена в нее наподобие повернутого в обратном направлении часового стекла, ободком которого является лимбус.
Пульпозное ядро представляет собой желатиноподобную массу, состоящую из небольшого числа хрящевых и соединительнотканных клеток и волокнообразно переплетающихся набухших соединительнотканных волокон. Периферические слои этих волокон образуют своеобразную капсулу, ограничивающую желатинозное ядро. Это ядро оказывается заключенным в полость, содержащую небольшое количество жидкости, напоминающей синовиальную.
Фиброзное кольцо состоит из плотных соединительнотканных пучков, расположенных вокруг желатинозного ядра и переплетающихся в различных направлениях. Фиброзное кольцо содержит небольшое количество межуточного вещества и единичные хрящевые и соединительнотканные клетки. Периферические пучки фиброзного кольца тесно примыкают друг к другу и внедряются в костный кант-лимбус тела позвонка. Волокна фиброзного кольца, расположенные ближе к центру, располагаются более рыхло и постепенно переходят в капсулу желатинозного ядра. Вентральный (передний) отдел фиброзного кольца более прочен, чем дорсальный (задний).
Следует помнить, что все элементы межпозвонкового диска – гиалиновые пластинки, пульпозное ядро и фиброзное кольцо – структурно тесно связаны между собой.
Как уже было отмечено, межпозвонковый диск участвует в движениях, осуществляемых позвоночником. Суммарная амплитуда движений во всех сегментах позвоночника довольно значительна. Вследствие этого межпозвонковый диск сравнивают с полусуставом (Lushka, Schmorl, Junghanns). Пульпозное ядро в этом полусуставе соответствует суставной полости, гиалиновые пластинки – суставным концам, а фиброзное кольцо – суставной сумке.
Каждый межпозвонковый диск несколько шире соответствующего тела позвонка и в виде валика выстоит вперед и в стороны.
Пульпозное ядро благодаря своему тургору оказывает постоянное давление на гиалиновые пластинки смежных позвонков, стремясь отдалить их друг от друга. В то же время мощный связочный аппарат и фиброзное кольцо стремятся сблизить смежные позвонки, противодействуя пульпозному ядру межпозвонкового диска. Вследствие этого величина каждого отдельного диска и всего позвоночника в целом непостоянна, а зависит от динамического ядра и связочного аппарата двух смежных позвонков. Так, после сна желатинозное ядро приобретает максимальный тургор и высота позвоночного столба нарастает за счет раздвижения тел позвонков. К концу дня, особенно после становой нагрузки, тургор пульпозного ядра уменьшается, и позвонки сближаются. По данным А.П.Николаева суточные колебания величины позвоночного столба достигают 2 см.

Рис.2. Воздействие на позвоночник становой нагрузки и распределение ее на диск.
Этиология и патогенез дискогенного остеохондроза.
Остеохондроз – наиболее тяжелая форма дегенеративно-дистрофического поражения позвоночника, в основе которого лежит дегенерация позвоночного диска с последующим вовлечением тел позвонков, межпозвоночных суставов, связочного аппарата. Клинически проявления остеохондроза в зависимости от локализации сводятся к статическим, неврологическим, вегетативным и висцеральным расстройствам. Проблема дискогенного остеохондроза изучается на протяжении более ста лет. Долгое время неврологи и нейрохирурги считали единственным субстратом заболевания корешки и спинной мозг. В настоящее время существует ряд теорий, объясняющих причину возникновения остеохондроза.
Инфекционная теория. В последнее время весьма доказательна роль инфекции в развитии межпозвонкового остеохондроза. Особое место занимают хронические инфекции (грипп, туберкулез, сифилис). Однако, применение антибиотиков в практике нецелесообразно, т.к. морфологическим субстратом патологии являются полирадикулярные изменения, т.е. проявление воспаления в виде отека и болевого симптома (люмбаго).
Ревматоидная теория. При ревматизме происходит изменение химизма основного вещества диска и поражение его клеточных элементов, в патологический процесс при данной этиологии вовлекаются сразу несколько сегментов позвоночника.
Аутоиммунная теория. Доказана роль аутоиммунизации рядом серологических тестов, т.е. выявлялось увеличение количества антител к ткани межпозвоночного диска.
Травматическая теория. Доказывается следующими моментами:
- излюбленная локализация остеохондроза (нижнешейный и нижнепоясничный отделы позвоночника) соответствуют сегментам, несущим максимальную нагрузку;
- нередки случаи ДО после однократной травмы;
- ДО получил наибольшее распространение среди лиц, занимающихся тяжелым физическим трудом;
- воспроизведение ДО возможно в эксперименте при помощи механических факторов.
Роль травматических факторов в этиологии ДО составляет 85% случаев (Stary, 1964).
Аномалии развития позвоночника.
Инволютивная теория. Существует предположение, что причиной заболеваний межпозвонкового диска являются его преждевременное старение и изношенность. Причины старения – утрата регенерации, недостаточное диффузное питание, избыточные нагрузки, обезвоживание диска или же его первичная функциональная неполноценность (болезнь Шейерманна-Мау, или юношеский кифоз).
Мышечная теория. Господствовала в 20-30-е гг. прошлого столетия, согласно данной теории ДО вызывается контрактурой паравертебральных мышц, однако позже выяснилось, что это является не причиной, а следствием заболевания.
Эндокринная теория. В настоящее время никем не доказана.
Если причину возникновения ДО порой установить нельзя, то патогенез его изучен достаточно хорошо.
Вначале происходит дегенерация пульпозного ядра, которое обезвоживается и разволокняется, тургор уменьшается и наконец исчезает. На диске появляются трещины, в которые проникают образующиеся секвестры и растягивают наружные слои кольца. Кольцо выпячивается в позвоночный канал. Далее дегенерация распространяется на тела смежных позвонков. Проникновение части диска в губчатое вещество тела позвонка носит название грыжи Шморля. Возникает подобие артроза по типу первично-хрящевой формы, которое может перетекать в некроз. Костная ткань позвонка в силу регенерации разрастается, замыкательная пластинка склерозируется, образуются т.н. краевые остеофиты. Если фактор нагрузки продолжает действовать, то процесс вскоре становится необратимым, соединительная ткань замещает кольцо и ядро, далее разрушаются все элементы диска.

Клиника.
Клиническая картина поражений межпозвонковых дисков неоднотипна и зависит от локализации воздействия патологии на спинной мозг и корешки.
Стадии воздействия грыжи на корешок:
# Раздражение (проявляется болями).
# Компрессия (приводит к чувствительным нарушениям).
# Перерыв, или корешковый паралич (боль и чувствительность отсутствуют).
По субъективным данным первое место занимает ишалгия – боли разной степени интенсивности, характерны для первой и второй стадии. Второе место занимают расстройства чувствительности в связи со сдавлением чувствительного корешка. Третье место занимают вегетативные расстройства – сдавление симпатических волокон, особенно в грудном отделе, где их собственно больше всего (проявляются дискинезией, псевдоангинальными приступами, висцеральными болями, сосудистыми изменениями). Чаще всего соматические и вегетативные симптомы переплетаются.
Особое значение имеют т.н. бессимптомные грыжи, т.е. те, которые никогда не проявляются клинически (15% случаев – Andrea, 1929).
Максимальное число ДО наблюдается в возрасте 30-50 лет. После 50 лет клинические симптомы резко уменьшаются в связи с фибротизацией диска. Т.о. если симптомы ДО не начали проявляться до 50 лет, то они вряд ли возникнут в пожилом возрасте.

Общие принципы хирургического лечения остеохондроза позвоночных дисков.
ПАЛЛИАТИВНЫЕ ОПЕРАЦИИ. Лечение пояснично-крестцовых радикулитов и грыж путем ламинэктомии давало неплохие результаты. Удаляется хрящевой узел экстра- и интрадурально.
Применяется фасетэктомия – вскрытие межпозвонкового отверстия путем удаления суставных отростков с целью выявления латеральных грыж. Методика основана на ликвидации компрессии (в норме соотношение межпозвонкового отверстия и диаметра корешка 1,5-1,8 : 1 – Бирючков, 2005). Увеличивая расстояние, добиваются купирования неврологических расстройств.
Задняя декомпрессия – операция разгрузки корешка – иссекается гипертрофированная желтая связка, применялась редко.
Радикулотомия (ризотомия) – пересечение заднего чувствительного корешка нерва, применяется при спаянии нерва с грыжей, грубых необратимых изменениях самого корешка.
Операция выскабливания диска (Dandy, 1942) – после удаления грыжи через отверстие в фиброзном кольце острой ложечкой или щипцами выскабливают пульпозное вещество и гиалиновые пластинки с целью профилактики рецидива. Выскабливание применяется когда сама грыжа не обнаружена, но имеет место ее клиника.
СТАБИЛИЗИРУЮЩИЕ ОПЕРАЦИИ.
Задний спондилодез – укладывание аутотрансплантата из большеберцовой или подвздошной кости в виде распорки между остистыми отростками с целью фиксации. Аутотрансплантат вставляется в зарубки между двумя соседними остистыми отростками.
Межтеловый спондилодез – фиксация тел позвонков. После удаления грыжи и выскабливания диска в отверстие в фиброзном кольце вводится аутотрансплантат из гребня подвздошной кости.
Х.М.Шульман производил протезирование быстротвердеющим полиуретаном и добился обнадеживающих результатов. Современная наука шагнула дальше: производится протезирование настоящими хондроцитами человека, что получило весьма широкое применение в России.
Передний спондилодез – методика доступа для радикального удаления патологического очага (сзади, через позвоночный канал выполнить тотальную дискэктомию в принципе невозможно).
Заключение.
ДО проявляется у каждого второго жителя России в разных возрастах. Операции по удалению межпозвонковых грыж составляют 50% нейрохирургических операций. В оперативном лечении нуждается до 45% больных ДО. Главнейшими проблемами лечения являются частые рецидивы патологии и довольно значительное снижение качества жизни больного. Современное развитие нейрохирургии позвоночника направлено на уменьшение травматизации, совершенствовании операционного инструментария, методик проведения, развитие нейроэндоскопии, внедрение КТ и МРТ.
Список использованной литературы.
1. Жулев Н.М. – Остеохондроз позвоночника, 1999.
2. Юмашев Г.С., Фурман М.Е. – Остеохондрозы позвоночника, 1984.
3. Островерхов Г.Е. – Оперативная хирургия и топографическая анатомия, учебник.
4. Поленов А.Л. – Основы практической нейрохирургии, 1954.
5. А.А.Михневич – Неврологическое проявление грыж межпозвонковых дисков, клиника, диагностика, лечение, 1997.
Костиков Н.О., Липатов В.А., Гамазинов И.Н.
Курский государственный медицинский университет
Кафедра оперативной хирургии и топографической анатомии
Кафедра неврологии и нейрохирургии
www.drli.h1.ru
drli@yandex.ru
Иллюстрация к статье:
Подписывайтесь на наш Telegram, чтобы быть в курсе важных новостей медицины
http://www.medlinks.ru - Добавил slava в категорию Неврология

Добавить комментарий